El costo de estas retribuciones crecerá de manera sostenida dado el ritmo de envejecimiento poblacional.

Al inicio de su gobierno, el presidente Andrés Manuel López Obrador (AMLO) se comprometió a garantizar el derecho constitucional a la salud y declaró que crearía un sistema de salud “como el de Dinamarca, e incluso mejorˮ.
Este compromiso fue refrendado el 27 de diciembre de 2022, a pocos días de que la actual administración cumpliera cuatro años de ejercicio; y en la mayoría de las clínicas y hospitales del Sector Salud –incluido el emergente IMSS-Bienestar (destinado a personas sin servicio por derecho laboral)– era notoria la falta de personal médico especializado, medicamentos e insumos básicos.
El Sistema de Salud de AMLO estaba –sigue estando– muy lejos del de Dinamarca, uno de los mejores del mundo porque, como lo describe la página especializada de la Commonwealth Fund, es un sistema de salud público universal, plural, gratuito y descentralizado.

Es universal, detalla el informe, porque está abierto a todos los residentes del país, independientemente de su situación laboral y su condición de inmigrantes legales o refugiados políticos; y porque brinda atención clínica, ambulatoria básica y especializada (mental y dental) a adultos mayores y menores de 18 años, y hospitalización general y especializada.
El Estado danés invierte en el rubro de salud 10.8 por ciento de su Producto Interno Bruto (PIB), uno de los porcentajes más altos de la Organización para la Cooperación y el Desarrollo Económicos (OCDE); mientras el promedio de este gasto público es de 7.5 por ciento, el de México corresponde al seis por ciento.
Además, en Dinamarca, donde el Impuesto Sobre la Renta es progresivo, el 85.4 por ciento de los gastos médicos se cubre con recursos públicos y toda demanda de atención externa puede ser brindada gratuitamente, tanto en un consultorio u hospital público como en uno privado, que posteriormente es compensado por el Estado.
En su mayoría, los hospitales daneses son públicos (97 por ciento) y sus médicos son trabajadores asalariados en los hospitales, a los que el Ministerio de Salud federal aporta un presupuesto anual que se define de acuerdo al número promedio de sus actividades y al costo de sus servicios.
Los servicios de salud en Dinamarca están descentralizados; y en cada una de sus cinco regiones, sus ofertas de atención externa, ambulatoria y hospitalaria son planeadas y reguladas por sus respectivos gobiernos, pero de acuerdo a los cuatro ordenamientos de su constitución general.
¿Y el camino hacia Dinamarca?
El Presidente delineó su estrategia sanitaria pocos días después de decretar la desaparición del Seguro Popular, servicio público de salud abierto a la población de bajos recursos y que no disponía de atención médica en los institutos Mexicano del Seguro Social (IMSS) y de Seguridad y Servicios Sociales de los Trabajadores del Estado (ISSSTE).
El 14 de diciembre de 2018, el Presidente anunció la creación del nuevo Instituto de Salud para el Bienestar (Insabi), cuyo objetivo era “proporcionar servicios de salud a toda la población” y que reemplazaría al SS, cuyo padrón de beneficiarios correspondía a 54 millones de personas, a quienes brindaba consultas de primer nivel y hospitalización general de segundo nivel.

El 89 por ciento de los recursos del Sistema de Salud era aportado por el gobierno; y el restante 11 por ciento se completaba con las aportaciones mínimas de los pacientes de primer nivel, ya que la atención de alta especialidad estaba cubierta por el desaparecido Fondo de Protección contra Gastos Catastróficos, que se formó con el ocho por ciento aportado por otros programas sanitarios.
Pero el Insabi nunca funcionó de manera aceptable; y sorpresivamente fue echado a la basura por su creador (AMLO) cuando, el 25 de abril de este año, los legisladores de Morena y sus aliados, sin revisión previa en comisiones, aprobaron su eliminación en la Cámara de Diputados por “urgente y obvia resolución”.
En sustitución del Insabi, el Gobierno Federal ordenó que, en adelante, la prestación de los servicios de salud para la población no se aseguraba por el IMSS-Bienestar ni los servicios sanitarios de las entidades federativas, porque no garantizaban la “cobertura universal de la salud en todo el país.
Pero el director general del IMSS, Zoé Robledo, aclaró públicamente que “el reto más grande es definir y comunicar qué es el Plan de Salud para el Bienestar y por qué decimos que vamos por una atención médica como la de Dinamarca. Se debe reconocer que, bajo la responsabilidad de los gobiernos estatales, que han tenido un desarrollo institucional lento, en salud los resultados fueron muy malos”.
Sí, es cierto, la atención es “muy mala” porque hasta ahora solo en 20 de los 32 estados, los servicios estatales se han incorporado al IMSS-Bienestar, pero en el resto de las entidades todo está por hacerse, incluso por definirse si la cobertura de padecimientos será integral o completa.
El mismo Zoé Robledo lo sugirió con el siguiente balbuceo en una de sus declaraciones públicas: “Con la enfermedad renal, buscamos tener capacidad de respuesta en hospitales generales… debemos atender esto desde su origen, con acciones para que las personas mejoren sus hábitos alimenticios, ejercicio físico, el control de la obesidad, diabetes y la hipertensión, que son los principales factores de riesgo de la falla renal…
“Y para los que ya están enfermos, existen modelos de atención en el país con buenos resultados. También debemos fomentar la cultura de donación de órganos para hacer más trasplantes renales… buscamos tener capacidad, debemos atender, debemos fomentar…”.
Es decir, el IMSS-Bienestar todavía no aclara la oferta de sus servicios sanitarios para los millones de mexicanos que carecen de éstos… algo que seguramente todavía no le ha precisado el destructor del SP, el creador del fallido Insabi y del incierto, difuso e indefinido sistema de salud “danés-mexicano”.

El SS público se está “privatizando”
Ni universal, ni público (ni danés): el sistema de salud de la 4T, es el título de un ensayo publicado en marzo pasado en la revista Nexos, por Octavio Gómez Dantés, investigador en ciencias medicas y maestro egresado de la Escuela de Salud Pública de la Universidad de Harvard Boston, Estados Unidos (EE. UU.); Héctor Hernández Llamas, doctor en bioestadística por la Johns Hopkins University, de Baltimore, EE. UU.; y Edson Serván Mori, profesor-investigador del Instituto Nacional de Salud Pública (INSP) y coordinador adjunto en el programa de Maestría en Ciencias de la Salud.
Éste es el diagnóstico de los especialistas sobre el actual sistema de salud mexicano, quienes inicialmente advierten que el “danés es un modelo de sistema de salud que no es posible adaptar a las circunstancias mexicanas”, ya que el promovido por el gobierno morenista está “segmentado, subfinanciado, monopólizado y centralizado que, en los hechos, está privatizando la atención a la salud”.
Los investigadores revelaron que, con su segmentación, el sistema de salud discrimina a quienes menos tienen porque “ofrece mejores beneficios en salud a la población asalariada que a la población que no cuenta con seguridad social”; ya que con su envío, al IMSS, en por lo menos 20 estados, “segrega, acorrala, aísla, aparta, arrincona, cerca, separa a una población que se considera de segunda”. En 2022, sus gastos promedio eran de dos mil pesos mensuales, la mitad menor al per cápita promedio de los trabajadores afiliados al IMSS.

Además, los beneficiarios del IMSS-B “solo podrán usar las clínicas y hospitales de esos servicios, que son distintos a las unidades y hospitales del IMSS ordinario, y no podrán utilizar, bajo ninguna circunstancia, los hospitales de alta especialidad de esta última institución”; y quienes no se sumen al IMSS-B únicamente podrán recibir servicios de acuerdo con las leyes locales, “lo que generará una segmentación aun mayor del sistema de salud”.
Los especialistas afirman, asimismo, que la reciente adición al Artículo 4° de la Constitución, promovida por el actual Gobierno Federal, pretende perpetuar esta inaceptable distinción entre “derechohabientes” y “derechocarecientes”, ya que no se garantiza el acceso de la población a todos los servicios de salud pública, ni atención integral y gratuita.
Los expertos acusan al gobierno morenista de agudizar el subfinanciamiento del sistema de salud pública mexicano debido a que, de acuerdo con información de la Organización Mundial de la Salud, su gasto se elevó del cuatro al seis por ciento del PIB entre los años 2000 y 2015 gracias, sobre todo, a la creación del Seguro Popular.
A este estancamiento en el gasto sanitario se debe que el Sistema de Salud mexicano sea menor al promedio latinoamericano, que es de 7.5 por ciento del PIB, y que se halle muy por debajo de Argentina (10 por ciento): Brasil (10 ), Chile (nueve), Colombia (nueve) y Costa Rica (ocho); y, peor aún, que su monto haya disminuido con relación al gasto público de otros rubros.
Entre 2000 y 2013 se incrementó del 45 al 54 por ciento; pero empezó a reducirse en 2014 hasta el 49 por ciento en 2019.

“Esto se debe, sobre todo, a los recortes en el presupuesto de la Secretaría de Salud, que se produjeron entre 2015 y 2019, y que disminuyeron los recursos de esta Secretaría en 20 por ciento. Los recortes que se dieron los últimos tres años del gobierno de Peña Nieto –que ascendieron a casi 35 millones de pesos constantes– fueron dramáticos, no tienen precedentes y marcan el inicio de la etapa de deterioro del sistema de salud que se prolonga hasta la fecha”, destaca el ensayo de Nexos.
“Alcanzar un sistema de salud como el danés, que me parece una meta muy respetable, nos tomaría cerca de 30 años, bajo el supuesto de que le vamos a dar a la salud un lugar prioritario”, explica en particular Octavio Gómez Dantés, uno de los autores de la investigación.
“¿Por qué?... porque el sistema mexicano lleva años sin inversión suficiente, y las acciones que se realizan ahora para mejorarlo son contrarias a las características de los servicios de salud de los países nórdicos”.
Notas relacionadas


La percepción ciudadana sobre la atención médica pública se deterioró 8.4 puntos porcentuales entre 2023 y 2025.
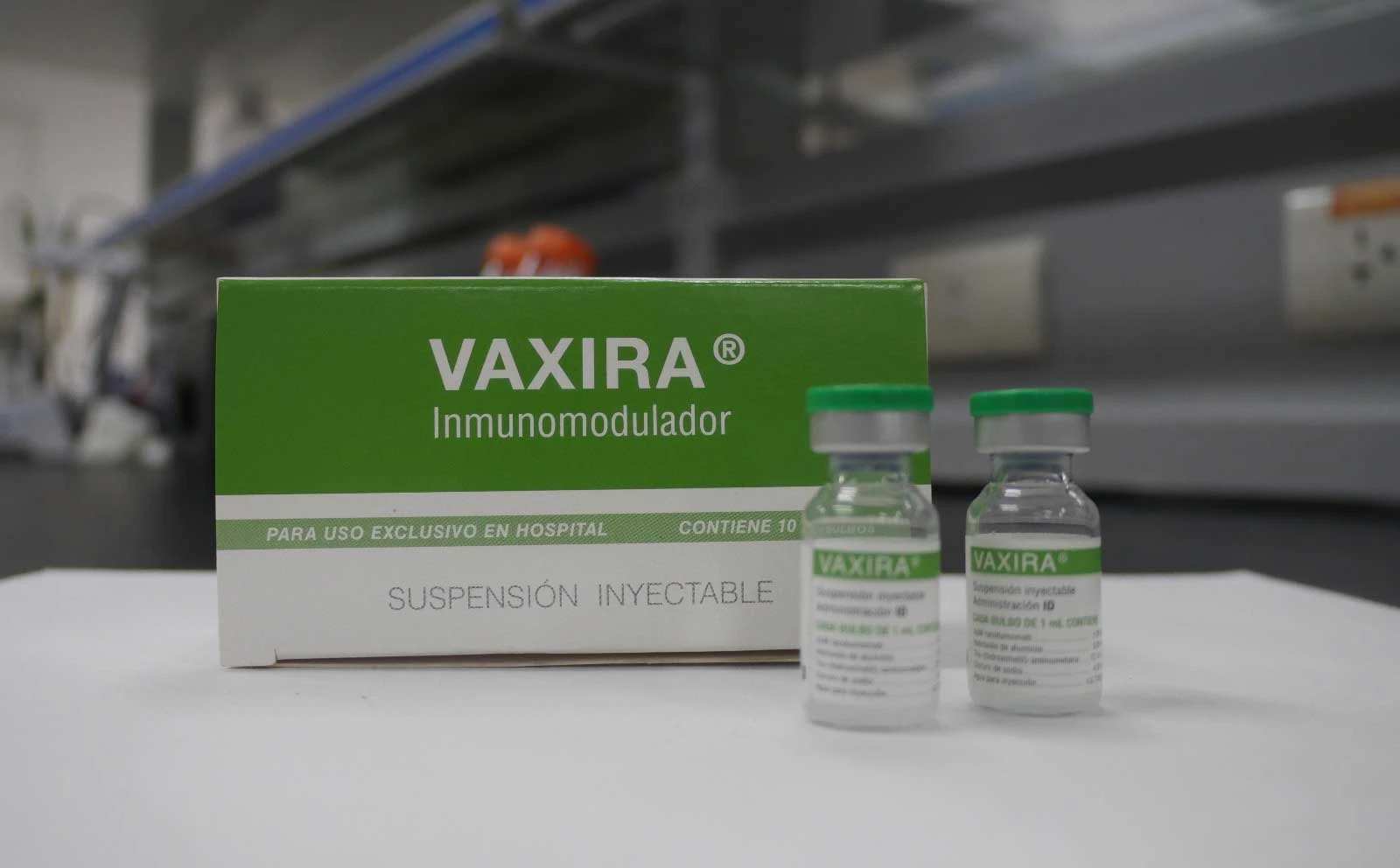
Desarrollada por científicos cubanos y argentinos, Vaxira ha mostrado resultados prometedores en pacientes con cáncer de pulmón avanzado, con menores efectos secundarios y un costo muy inferior al de otros tratamientos.

El gobierno no está pensando en tomar verdaderas medidas para atacar los problemas de acceso al deporte, salud y educación.

El 53% percibió un deterioro en su estado de salud y el 45% reportó efectos dermatológicos y neurológicos frecuentes, como prurito, sensación de ardor en la piel y cefaleas.

El ajedrez, más allá de ser un simple juego, puede convertirse en un aliado valioso para cuidar nuestra salud mental y emocional.

Al menos 49 escuelas se ubican en zonas expuestas a contaminantes y riesgos de explosiones.

Los servicios de salud, educación y transporte son muy limitados y el aumento permanente en el precio de los productos de la canasta básica contradice las cifras de las instituciones del Estado.

Tras la denuncia pública, las autoridades del ISSSTE informaron que se implementaron acciones de limpieza exhaustiva.

Durante el primer sexenio morenista, la atención a la salud de los mexicanos no sólo no mejoró, sino que se agravó y entró en una crisis.

Más de 96 mil personas permanecen a la espera de intervenciones quirúrgicas debido a la falta de electricidad.
Algunos especialistas en Educación socioemocional como Lucas Malaisi advierten que la duración química de una emoción oscila alrededor de 90 segundos.

La Casa Blanca plantea un recorte del 10 por ciento a programas sociales, agencias científicas y sector educativo.
Actualmente, muchas personas buscan refrescarse en lagos, lagunas, ríos, piscinas, canales de riego, presas, entre otros espacios semejantes.

El viaje del pistache hacia la cima de las recomendaciones dietéticas comienza con su perfil lipídico.
Opinión
Editorial
Los problemas de México y la revisión del T-MEC
A los yanquis, que como ellos mismos han confesado, no tienen amigos sino intereses, les importa un comino el bienestar de los mexicanos.
Las más leídas
Crisis hídrica en Chimalhuacán exhibe fracaso del gobierno de Morena
IA 2030: el gigante digital que devorará agua y energía
Mineros de Peñasquito recibirán utilidades récord de más de 1.5 mdp cada uno
BRICS superan al G7 como motor de la economía global: Vladímir Putin
Onda de calor y lluvias azotarán a gran parte de la República Mexicana
Corte resuelve 37% menos asuntos que su antecesora









Escrito por Froilán Meza
Colaborador